U bent op de opnamelijst geplaatst om een voetoperatie te ondergaan. Door de operatie kunnen de klachten verminderen of verdwijnen. Deze brochure geeft informatie over de operatie. Zo kunt u zich goed voorbereiden op de opname.
We raden u aan deze brochure goed te bewaren. Er staat ook informatie in over uw opnameperiode. Bovendien bevat de brochure adviezen voor als u weer thuis bent.
Hoe ziet een voet eruit?
De voet bestaat uit de voetwortel, de middenvoet en de tenen. De voetwortel heeft zeven beenderen. De middenvoet bestaat uit vijf middenvoetsbeenderen en de tenen bestaan uit drie kootjes, behalve de grote teen die er twee heeft.
Om het hele lichaam te kunnen dragen, moeten de voeten een stevige structuur hebben. De vereiste stevigheid en kracht worden verzorgd door bindweefselbanden en spieren. De middenvoet en de tenen geven voornamelijk steun.
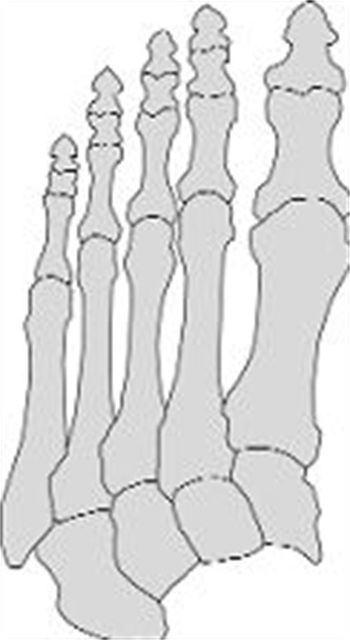
Anatomie normale voet
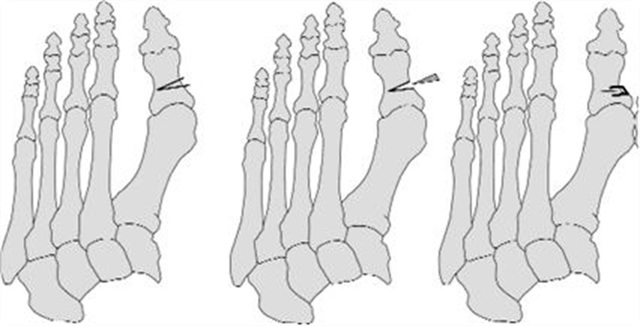
Hallux valgus
Oorzaak van de klachten
Als er sprake is van een hallux valgus, dan staat de grote teen scheef. De grote teen wijst naar de tweede teen. Aan de grote teen ontstaat een zwelling (soort knobbel). Soms ontstaat er een overbelasting van de tweede teen. Het gebruik van verkeerde schoenen (hoge hakken en smalle ruimte voor de voorvoet) spelen een rol bij het ontstaan van een hallux valgus. Ook kan het in de familie voorkomen en dus erfelijk zijn. Hallux valgus kan ook ontstaan bij andere afwijkingen in de voet.
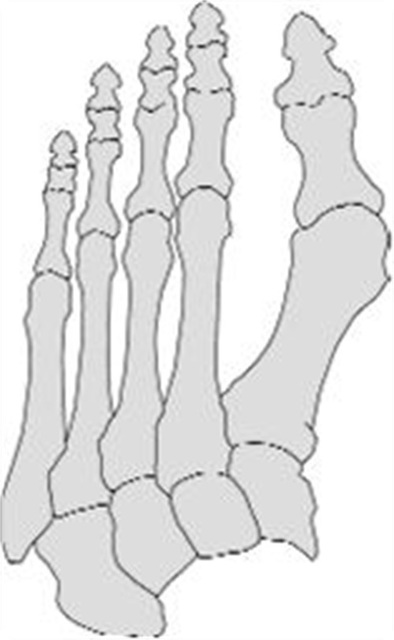
Hallux valgus voet
Klachten
De voornaamste klacht is pijn ter hoogte van de grote teen. De grote teen wijst naar de tweede teen. Aan de grote teen ontstaat een zwelling bij de knokkel. Deze zwelling ontstaat door de toegenomen druk en wrijving in de schoen. De zwelling kan rood worden. Vaak voelt de voet moe aan en/of is er sprake van pijn onder de voorvoet. Soms kan er overbelasting van de tweede teen optreden. Hierdoor wordt deze ook pijnlijk en treedt er eeltvorming onder de voet op.
Voor de meeste mensen wordt het steeds moeilijker om schoenen te vinden die comfortabel zitten en geen extra pijn veroorzaken.
Vermindering van de klachten
Er zijn mogelijkheden om de klachten te verminderen, door het volgende schoenadvies op te volgen. Vermijd schoenen met een smalle voorvoet en hoge hak. Draag schoenen van zacht leer zonder naden aan de kant van de zwelling. Draag eventueel steunzolen en/of orthopedische schoenen.
Als voorgaande maatregelen onvoldoende helpen, is een operatie vaak de enige oplossing.
Diagnose en onderzoek
De arts stelt de diagnose aan de hand van de aard van de klachten, het lichamelijk onderzoek en een röntgenfoto.
Wat is een hallux valgus operatie?
Er zijn verschillende methoden voor de correctie van de hallux valgus. Afhankelijk van de ernst van de afwijking wordt één operatiemethode gekozen.
Chevron-operatie
De chevron-operatie kan een milde tot matige hallux valgus corrigeren. Ter hoogte van de hals van het eerste middenvoetsbeentje wordt een V-vormige wig verwijderd. Vervolgens wordt het middenvoetsbeentje richting de tweede teen opgeschoven. Daarna wordt de teen weer vastgezet met een schroefje. Het schroefje mag blijven zitten. Door deze operatie wordt de voorvoet smaller. Het voordeel van de chevron-operatie is dat patiënten snel, vaak binnen een week, de voet weer kunnen belasten.
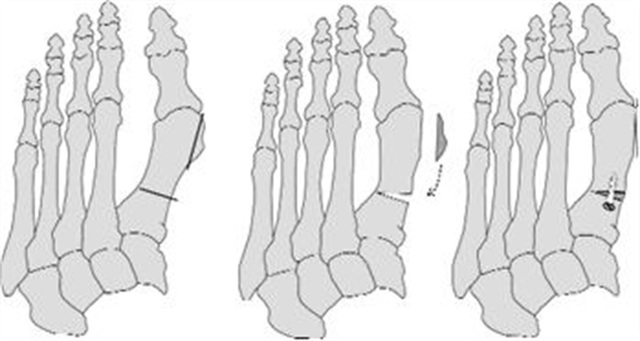
Osteotomie operatie
Basis-osteotomie
Osteotomie betekent letterlijk ‘het doorzagen van bot’. Bij deze operatie wordt het bot van het eerste middenvoetsbeentje doormidden gezaagd. Daarna wordt de stand van het bot gecorrigeerd. Het middenvoetsbeentje wordt weer gecorrigeerd door krammetjes (soort nietjes). Vervolgens wordt een deel van de zwelling verwijderd. Het weefsel, dat te strak om het gewricht van de grote teen zit, wordt ook gecorrigeerd. Deze ingreep kan meer correctie geven dan een chevron-operatie.
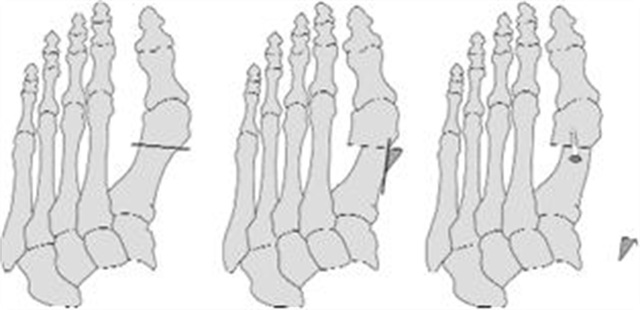
Chevron operatie
Arthrodese
Arthrodese betekent het vastzetten van het basisgewricht van de hallux. Een arthrodesis wordt uitgevoerd bij ernstige vormen van hallux valgus. Meestal is er forse slijtage van het gewricht en is het gewricht erg pijnlijk. Door het gewricht met een plaatje vast te zetten, kunnen de pijn en de stand goed behandeld worden. Patiënten hebben weinig last van het vastgezette gewricht en kunnen hun voet krachtiger afzetten dan voor de operatie.
Akin-techniek
In combinatie met de chevron-operatie of de basis-osteotomie wordt soms de akin-techniek gebruikt. Er wordt dan een wigje gemaakt in het basisgewricht van de grote teen. Met dit wigje wordt er dus een deel verwijderd. Zo kan de stand van de teen worden gecorrigeerd. Dit wordt weer vastgezet met een krammetje (soort nietje). De chevron-operatie of basis-osteotomie operatie wel of niet combineren met deze akin-techniek heeft verder geen invloed op het verloop van de revalidatie.
Afhankelijk van de gekozen methode kan de voet misschien direct na de operatie niet volledig worden belast. De operatie duurt ongeveer een half uur.
Akin operatie
Voordelen van een operatie
Na de operatie vermindert de pijn snel. Dit komt door de gecorrigeerde stand van de grote teen en daardoor ontstane ruimte voor de voet. Na de revalidatieperiode zijn de normale bewegingen van de voet weer mogelijk.
Mogelijke complicaties
Gelukkig treden na een voetoperatie niet vaak complicaties op. Toch kunnen er complicaties optreden. Er zijn algemene complicaties en complicaties die specifiek bij deze operatie horen.
Algemene complicaties
Omdat er in de huid wordt gesneden, kan er een huidzenuw beschadigen. Dit geeft een doof gevoel in een deel van de huid. Meestal verdwijnen deze klachten in de loop van de tijd vanzelf. Soms zijn ze blijvend. Er kan ook een nabloeding optreden.
Een wondinfectie is een vervelende complicatie. De kans hierop is erg klein. Omdat u tijdens en vlak na de operatie veel stil ligt in bed en minder loopt, kan er een verstopping van een bloedvat in het been (trombose) ontstaan. Als dit niet behandeld wordt, kan er een stolsel naar de longvaten of hersenvaten schieten. Dit kan zeer ernstige gevolgen hebben. In het ziekenhuis krijgt u een injectie om trombose te voorkomen. Trombose is herkenbaar aan een dikke en pijnlijke kuit.
Specifieke complicaties
- Een stijver gewricht
- Een pijnlijker gewricht
- Onvoldoende of overmatige correctie van het gewricht
- Gevoelsvermindering in de voet
- Op lange termijn kan de hallux valgus weer opnieuw ontstaan
Mocht u hierover nog vragen hebben dan kunt u dit altijd met uw arts bespreken.
Voorbereiding operatie
Apotheek Service Punt
In het Apotheek Service Punt zal een apothekersassistent uw huidige medicatie met u doornemen. Het doel van dit gesprek is om een medicatieprofiel op te stellen. Met dit medicatieprofiel kan uw behandelend arts de medicatie tijdens uw verblijf in het ziekenhuis gaan bepalen.
Spreekuur anesthesioloog
De anesthesioloog bekijkt welke risico’s in uw geval aan de anesthesie verbonden zijn en hoe hij/zij deze kan beperken. Daarom is er voor u een afspraak gemaakt op het spreekuur van de anesthesioloog. In de folders ‘anesthesie’ leest u hier meer over.
Na de operatie
Na de operatie kan de voet nog gevoelloos zijn door de verdoving. Om uw voet is een drukverband aangelegd die u in ieder geval 24 uur moet laten zitten. Indien u verder geen klachten van het verband heeft kunt u dit gewoon laten zitten tot uw volgende afspraak. U krijgt op de afdeling een blauwe schoen met een hakbelasting waardoor u de voorvoet ontlast met lopen. Het is de bedoeling dat u alleen de noodzakelijke stukjes loopt, zoals toiletbezoek en verder steeds met uw been omhoog zit. Dit om uw voet zoveel mogelijk te laten ontzwellen.
Na ongeveer vier dagen komt u op de gipskamer. Daar wordt uw voet uitgepakt en de wond bekeken, de hechtingen zijn oplosbaar en kunnen blijven zitten. Als uw voet slank genoeg is krijgt u een gipsschoentje. Vervolgens gaat u nog een keer voor de foto. U mag in het gips op de hak gaan belasten en op geleide van de pijn het mobiliseren en de belasting langzaam gaan uitbreiden. Indien het gipsschoentje te ruim gaat zitten waardoor u geen steun meer ervaart of u het gevoel krijgt dat u uit het gips stapt kunt u contact opnemen met de gipskamer. Er wordt dan een nieuw gips aangelegd. Als u meer pijn krijgt in het gips wat niet te verklaren is of als u vragen of twijfels over uw wond heeft moet u contact opnemen met de gipskamer.
Na 6 weken wordt uw gips verwijderd en wordt er een foto gemaakt om te kijken of u zonder gips verder kunt. Soms is het nodig om nog enkele weken door te gaan met de gipsbehandeling. Als het gips af mag blijven lukt het vaak nog niet meteen om uw gewone schoen te dragen. Sandalen of sportschoenen zijn dan een oplossing totdat u weer in uw gewone schoen past.
Openingstijden van de gipskamer zijn als volgt:
Maandag, dinsdag en donderdag van 8.00 uur tot 16.30 uur
Woensdag en vrijdag van 8.00 uur tot 12.30 uur
Resultaat van de operatie
De eerste tijd na de operatie voelt uw voet en het gebied rondom de wond dik en warm aan. Dit wordt geleidelijk (binnen 4-6 weken) minder. Ook heeft u mogelijk enkele bloeduitstortingen (blauwe plekken) bij de wond maar deze verdwijnen vanzelf.
Wanneer een arts waarschuwen?
Het is belangrijk dat u in de volgende gevallen contact opneemt met de poli orthopedie:
- Als de operatiewond gaat lekken;
- Als de wond steeds dikker wordt;
- Als de wond steeds meer pijn gaat doen ook al bent u minder gaan bewegen;
- Als u koorts gaat ontwikkelen hoger dan 38,5° Celsius;
- Vermeld altijd dat u geopereerd bent en hoe lang dit geleden is.
Adviezen voor thuis
Afhankelijk van de operatie en individuele factoren, heeft u na de operatie nog enige tijd last. Enkele adviezen:
- U mag de eerste week niet baden en zwemmen.
- Tijdens het douchen kunt u het verband/gips droog houden door een plastic zak om uw voet te wikkelen.
- Als u pijn heeft kunt u een paracetamol (500 mg) innemen. U mag vier keer per dag twee tabletten van 500mg innemen. Wanneer de pijn minder wordt kunt u dit weer afbouwen. Dit doet u als volgt: De eerst twee dagen neemt u vier maal per dag – om de zes uur – twee tabletten paracetamol van 500 mg. Dan neemt u twee dagen vier maal per dag – om de zes uur – één tablet paracetamol van 500 mg. Daarna gebruikt u alleen zonodig bij pijn twee tabletten paracetamol 500 mg. (maximaal 4 maal daags). Als dit onvoldoende helpt, neem dan contact op met de poli orthopedie;
- Slaap eventueel met uw voet op een kussen. De voet ligt wat hoger waardoor het vocht eerder afneemt. Bij rusten overdag is het ook goed om de voet hoog te leggen op een kussen;
- Beweeg regelmatig met de voet: duw de voet van u af en weer naar u toe. Maak draaibewegingen met uw voet. Dit stimuleert de doorbloeding van de voet.
Het hervatten van het dagelijks leven en werkzaamheden
U gaat steeds beter bewegen. Ook de kracht en coördinatie van de spieren nemen toe.
Als u de verbandschoen niet meer nodig heeft, kunt u uw eigen schoenen weer dragen. Als u voldoende controle over uw voet heeft kunt u weer gaan autorijden en fietsen.
Voor de basis-osteotomie en arthrodese-operatie kunt u weer autorijden en fietsen als het gips is verwijderd en er voldoende controle is. Uw voet kan nog enige tijd gevoelig en dik blijven.
Het is bij iedereen verschillend wanneer u weer kunt gaan werken. Dit is afhankelijk van de inhoud van het werk en het verloop van het herstel. De hervatting van uw werk wordt soms begeleid door uw bedrijfsarts. Neem daarover met hem/haar contact op.
De terugkeer naar zwaardere belasting en sport
De meeste sporten kunnen vaak gedoseerd na twaalf weken weer uitgeoefend worden. Maar dit verschilt per patiënt. Als u weer wilt gaan werken of sporten is het verstandig dit te bespreken met uw arts en bedrijfsarts.
Hamerteen correctie
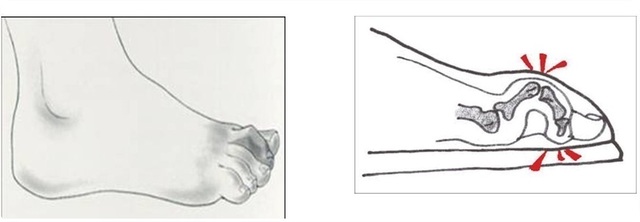
Wat is een hamerteen?
De grote teen heeft 2 kootjes, de andere vier tenen hebben 3 kootjes. Als de eerste en tweede teenkootje van een teen in een onnatuurlijke hoek staan ten opzichte van elkaar, raakt het uiteinde van de teen (teentop) de grond. Als de stand nog beweeglijk en corrigeerbaar is spreken we van een dynamische klauwteen. Is deze stand blijvend, dan spreken we van een gefixeerde klauwteen. Bij een hamerteen staat het eerste gewricht gebogen en het laatste gewrichtje overstrekt. Ook hierbij kennen we een dynamische en gefixeerde vorm. Vaak wordt alleen de term hamerteen voor beide soorten afwijkingen gebruikt.
Oorzaken van een klauwteen of hamerteen zijn o.a. een doorgezakte voorvoet, slijtage (artrose), een holvoet, een scheefstand van de grote teen (hallux valgus), hoge spierspanning van de voetspieren, een teen die te lang is ten opzichte van de anderen tenen of het dragen van te kleine schoenen.
Klachten
Doordat de teen een afwijkende stand heeft ontstaat er eelt of een likdoorn op de teentoppen en de teenknokkels. Dit kan pijnlijk zijn, vooral als u schoenen draagt.
Behandeling
Allereerst zal uw behandelend arts geprobeerd hebben uw klachten te verhelpen zonder hiervoor een operatie uit te voeren (conservatief). Dit kan door u schoenadvies te geven, of steunzolen voor te schrijven. Als ondanks deze maatregelen de pijnklachten aanhouden, kan een operatieve behandeling voorgesteld worden.
Opereren vanwege uitsluitend het cosmetische aspect van de standsafwijking van de teen is géén indicatie voor een operatie!
Operatie
Bij een hamerteencorrectie wordt het gewricht tussen het eerste en tweede kootje van de teen verwijderd, inclusief een deel van het eerste kootje. Bij het vastzetten (artrodese) wordt weinig bot weggehaald en groeien de kootjes aan elkaar vast. Er kan ook besloten worden meer bot weg te halen en de kootjes niet te laten vastgroeien. In het begin is de teen slap. Door de vorming van stug littekenweefsel krijgt de teen uiteindelijk weer stevigheid. Door deze ingrepen wordt de teen korter en zal de teen geen drukproblemen meer veroorzaken. Soms is het nodig om het kapsel van het gewricht tussen het middenvoetsbeentje en de hamerteen los te maken, of om de strekpees te verlengen. De teen kan tijdelijk met een metalen pennetje in de gewenste stand vast gezet worden.
Nabehandeling
Na de operatieve correctie van een hamerteen zonder metalen pin mag u dezelfde dag naar huis. Er zit op dat moment een groot verband om de teen die 3-5 dagen mag blijven zitten. U mag niet zelf autorijden. Na enkele dagen rust mag u weer voorzichtig op de voet gaan lopen. Voor de pijn krijgt u pijnstillers mee vanuit het ziekenhuis.
Als er een metalen pennetje in de teen geplaatst is, mag u wel op de hiel of de platte voet lopen, maar niet op de tenen, omdat het pennetje zou kunnen breken. U krijgt hiervoor een speciale verbanschoen (Geisha schoen) Na 4 weken wordt het pennetje op de poli verwijderd.
De geopereerde teen kan nog maanden na de operatie dik worden. Ook past u de eerste weken na de operatie soms nog niet in uw eigen schoenen. De totale genezing duurt ongeveer 4 tot 6 weken.
Complicaties
Complicaties komen bij deze operatie zelden voor. De volgende complicaties zijn mogelijk:
- Wondinfectie: in dit geval zult u enkele keren extra gecontroleerd worden en mogelijk gedurende een aantal dagen behandeld worden met antibiotica in tabletvorm.
- Trombosebeen: hoewel het hier een kleine ingreep betreft, is er altijd een klein risico op het krijgen van trombose. Daarom wordt geadviseerd na de operatie zo snel mogelijk uw kuitspier te gaan oefenen. Dit doet u door uw voet telkens op en neer te bewegen (richting de neus trekken en naar de grond bewegen).
- Recidief: Soms groeit de teen, jaren na de eerste operatie, terug in de oude stand. De operatie kan dan nog een keer herhaald worden.
Werkhervatting
De bedrijfsarts begeleidt de terugkeer naar uw werk. Daarom is het belangrijk dat uw bedrijfsarts op de hoogte is van uw aandoening of behandeling. Afspraken over uw werk zullen vaak soepeler verlopen als u de bedrijfsarts al vóór de ingreep informeert of zo spoedig mogelijk na de ingreep op de hoogte brengt.
De Physician Assistant
Op de afdeling Orthopedie werken Physician Assistants.
De Physician Assistant verleent medische zorg binnen, in dit geval, de Orthopedie. Na een hogere beroepsopleiding (HBO) in de gezondheidszorg (bijvoorbeeld voor verpleegkunde of fysiotherapie) heeft een PA een brede medische masteropleiding gevolgd van ruim 2,5 jaar.
De Physician Assistants zijn betrokken bij het ontwikkelen en implementeren van de medische zorgprocessen. Daarnaast voeren ze zelfstandig de coördinatie en de continuering uit van de medische zorgprocessen.
Vragen
Heeft u vragen over de medische zorg? Stel deze dan gerust aan de physician assistant tijdens het telefoongesprek na de operatie of maak een afspraak via het afsprakenbureau: 0512 588 805, keuze 1.
Voor acute problemen na de operatie kunt u bellen met de Spoedeisende Hulp, tel: 0512 588 146.
Download PDF