Inleiding
In overleg met uw arts wordt er bij u een hydrocele of spermatocele operatie verricht. Dit is een operatie aan het scrotum (balzak).
Een hydrocele (hydros=water, cele=holte) is een goedaardige zwelling, die in het scrotum zit. Deze zwelling is gevuld met vocht.
Een spermatocele is een holte gevuld met spermacellen. Een spermatocele is vaak los van de zaadbal te voelen. Bij een hydrocele zit de zaadbal binnenin de vochtophoping. Het zijn beide goedaardige afwijkingen.
Ontstaan
Normaal zijn de zaadballen omgeven door een met vocht gevuld vlies waarin de zaadbal kan bewegen. Onder bepaalde omstandigheden, zoals een trauma (ongeval) of infectie, maar heel vaak ook zonder aanwijsbare oorzaak, neemt de hoeveelheid vocht rond de bal sterk toe. Zo ontstaat een hydrocele. Soms ontstaat een hydrocele ook als reactie op een gezwel of ernstige ontsteking. Het is dan belangrijk dat de oorzaak van de hydrocele nader onderzocht wordt. Meestal is een lichamelijk onderzoek voldoende. Soms moet er een echografisch onderzoek van de balzak verricht worden.
Spermatoceles ontstaan vanuit de bijbal. Het zaadvocht dat in de zaadbal wordt gevormd, wordt naar de bijbal getransporteerd. Hier vindt verdere rijping plaats. Vanuit de bijbal gaat het zaadvocht via de zaadleider richting prostaat. De bijbal bestaat uit talrijke kleine verzamelbuisjes. Soms ontstaat er een verwijding van zo'n buisje omdat het zaadtransport niet adequaat verloopt (bijv. bij ontsteking of ongeval). Vaak blijft zo'n verwijding klein, maar soms wordt deze groter en dan ontstaat een spermatocele.
Voor de operatie
Indien een spermatocele of hydrocele behandeld moet worden, moet u geopereerd worden. De ingreep kan in dagbehandeling gebeuren. De ingreep gebeurt onder algehele narcose of via een regionale verdoving, met een ruggenprik. Voor de ingreep moet u nuchter zijn. Wanneer u bloedverdunnende middelen gebruikt (Sintrom, Marcoumar, acetosal) moet u deze medicatie enige dagen voor de operatie stoppen. Dit gaat in overleg met uw behandelend arts.
De operatie
De uroloog maakt een snede in de balzak. Via deze snede wordt de bal en bijbal geïnspecteerd en de hydrocele of spermatocele verwijderd. De huidwond wordt met oplosbare hechtingen gesloten. De ingreep duurt ± 20 minuten.
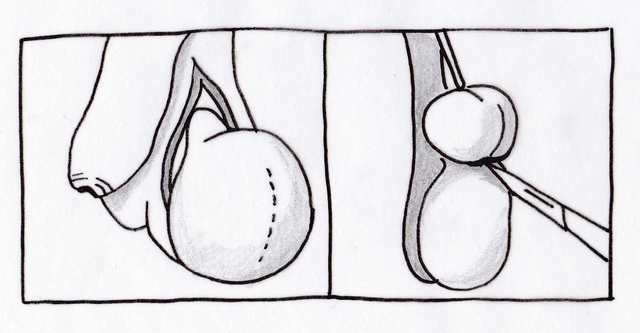
Nazorg
Na de operatie is het raadzaam een strakke onderbroek te dragen die u steun geeft (dus geen losse boxershort), ook 's nachts. Hiermee vermindert u de kans op zwelling. De verbandgazen waarmee de balzak is ingepakt, moet u 2 dagen laten zitten. Hierna kunt u het verband verwijderen en mag u weer douchen.
Na 7 dagen is zwemmen meestal weer mogelijk. De eerste week na de ingreep is het verstandig rustig aan te doen. Zelf voelt u meestal het beste wat u wel en niet kunt.
Vaak is de balzak de eerste dagen slank, daarna verdikt de balzak gedurende enkele weken maar daarna wordt de balzak weer slank.
Complicaties
Soms ontstaat er na de ingreep een bloeduitstorting, overmatig pijn in het wondgebied of een infectie. Een blauwverkleuring van de wond komt geregeld voor en hoeft geen verdere behandeling. Na een spermatocele operatie is het mogelijk dat een nieuwe spermatocele ontstaat.
Belangrijk
Bij een spermatocele operatie is het van belang dat de bijbal verantwoordelijk blijft voor het transport van zaadcellen tussen zaadbal en prostaat. Raakt dit verstoord door de operatie, dan kan dit sterilisatie veroorzaken aan de geopereerde zijde. Daarom dient terughoudend gehandeld te worden met behandeling van spermatoceles als een kinderwens aanwezig is.
Controle
Volgens afspraak komt u op controle bij de uroloog.
Wat te doen in geval van ziekte of verhindering?
Als u door ziekte of een andere reden verhinderd bent uw afspraak na te komen, neem dan zo snel mogelijk contact op met de polikliniek urologie.
Tot slot
Deze brochure is een algemene voorlichting en is bedoeld als extra informatie naast het gesprek met uw behandelend arts. Heeft u na het lezen van deze folder nog vragen, dan kunt u op werkdagen contact opnemen met de afdeling urologie, tel. (0512) 588 811.
